В. M. Шаповалов, В. В. Хоминец, О. В. Рикун, Р. В. Гладков
Введение
Актуальность проблемы лечения пострадавших с переломами мыщелков большеберцовой кости определяется значительным удельным весом данных повреждений, составляющих от 2 до 5% среди всех переломов, до 30% всех травм нижних конечностей и до 60% травм суставов [3, 11]. Частота неудовлетворительных отдаленных анатомо-функциональных результатов лечения достигает 6–39% [12, 18], а инвалидности – 6% [7]. Переломы мыщелков большеберцовой кости у 80% больных приводят к раннему развитию деформирующего артроза коленного сустава, у 50% больных сопровождаются возникновением стойких контрактур, а у 12–20% – деформацией коленного сустава [6, 12, 16].
Значительное количество неудовлетворительных результатов лечения и осложнений у больных с переломами мыщелков большеберцовой кости побуждает хирургов внедрять высокоинформативные методы оценки характера повреждений мыщелков и внутрисуставных мяткотканных структур коленного сустава, а также новые подходы к репозиции и фиксации отломков костей с применением современных методик внутреннего стабильно функционального остеосинтеза.
Несмотря на широкое применение различных способов стабилизации отломков и все более частое артроскопическое сопровождение оперативных вмешательств, традиционная хирургическая тактика не лишена ряда недостатков. По мнению многих хирургов [3, 6, 10, 15, 19, 20], наиболее значимым среди них является отсутствие четких критериев, определяющих выбор наиболее адекватного способа репозиции и метода фиксации отломков в зависимости от характера и сложности повреждения костной ткани, оптимальную степень коррекции биомеханической оси конечности при репозиции мыщелков, а также место эндовидеохирургических технологий в комплексном лечении больных.
Цель исследования: на основании изучения результатов лечения больных с переломами мыщелков большеберцовой кости выявить основные причины неудовлетворительных исходов и разработать дифференцированный подход к выбору методики репозиции и способа фиксации мыщелков большеберцовой кости, позволяющих улучшить результаты лечения.
Материалы и методы исследования. На первом этапе нашего исследования были изучены частота, структура, основные причины и обстоятельства возникновения переломов мыщелков большеберцовой кости у 122 больных. Кроме того, произведена оценка анатомических и функциональных результатов, ошибок и осложнений лечения 57 больных с применением традиционных методик. Были выявлены и систематизированы основные причины неудовлетворительных исходов лечения данной категории больных. Для изучения структуры повреждений и определения дальнейшей лечебной тактики была использована классификация переломов мыщелков большеберцовой кости по J. Schatzker (1978). С целью оценки величины деформации на рентгенограммах обоих коленных суставов, выполненных в положении стоя с опорной нагрузкой, производили измерения бедренно-большеберцового и плато-диафизарного углов в ближайшем (3-6 мес) и отдаленном (1-6 лет) послеоперационных периодах и рассчитывали разницу показателей на поврежденной и здоровой конечностях. При анализе отдаленных анатомо-функциональных результатов традиционного лечения больных с переломами мыщелков большеберцовой кости, который был выполнен у 39 больных контрольной группы, были использованы шкалы J. Lysholm и IKDC.
На втором этапе исследования были разработаны и внедрены алгоритмы диагностики и хирургического лечения больных с переломами мыщелков большеберцовой кости, предусматривающие дифференцированный подход к выбору методики репозиции и способа фиксации отломков.
Предложенная тактика лечения больных с переломами мыщелков большеберцовой кости включала:
- выполнение высокоинформативных исследований коленного сустава (традиционная томография и КТ для определения типа перелома, а также МРТ и артроскопия для выявления повреждений менисков и связок);
- применение современного оборудования для интраоперационной визуализации с целью контроля качества репозиции и положения фиксаторов (электронно-оптический преобразователь и эндовидеохирургические технологии);
- внедрение дифференцированных методик репозиции и фиксации переломов мыщелков большеберцовой кости из ограниченных или минимально инвазивных доступов с применением различных вариантов костной пластики и стабильно функционального остеосинтеза анатомически предызогнутыми пластинами с угловой стабильностью винтов;
- осуществление во время репозиции небольшой гиперкоррекции оси поврежденной конечности для профилактики потери коррекции при реабилитации.
Задачами третьего этапа исследования стали внедрение разработанной тактики лечения в клиническую практику и оценка ее эффективности; сравнительный анализ ближайших и отдаленных анатомо-функциональных результатов лечения больных с применением традиционной и усовершенствованной хирургической тактики. Исследуемая группа включала 65 больных. Отдаленные анатомо-функциональные результаты и исходы лечения были проанализированы у 49 (75,4%) пострадавших исследуемой группы с применением шкал J. Lysholm и IKDC в сроки от 1 до 4 лет.
Результаты и их обсуждение. Анализ частоты, структуры, основных причин и обстоятельств возникновения переломов мыщелков большеберцовой кости у 122 больных показал, что частота переломов мыщелков составляет около 1,6% от всех больных с травмами опорно-двигательного аппарата. В группе наблюдавшихся преобладали мужчины – 69,7%, женщин было 30,3%. В структуре травм преобладали изолированные повреждения, которые составили 87,7% наблюдений, множественные и сочетанные травмы наблюдали значительно реже. Переломы мыщелков большеберцовой кости наиболее часто возникали в быту (64,8%), в результате автодорожных и железнодорожных происшествий (18,9%), при падении с большой высоты (12,3%), а также при внешнем сдавливании грузом (4,1%).
Превалировали переломы II типа по J. Schatzker, которые сопровождались отделением крупного фрагмента наружного мыщелка и импрессией суставной поверхности (35% пострадавших). Несколько реже – в 18,9 и 17,2% наблюдений соответственно – отмечали переломы I типа с ровным отделением фрагмента наружного мыщелка и VI типа – с полным отделением суставной поверхности мыщелков диафиза большеберцовой кости.
Традиционные подходы к предоперационному обследованию не предполагали обязательного выполнения стандартной рентгенографии с томографией или компьютерной томографии. В связи с этим адекватно оценить характер перелома, размеры импрессии суставной поверхности и положение отломков мыщелка часто представлялось невозможным. Кроме того, традиционная тактика обследования в единичных наблюдениях использовала возможности магнитно-резонансной томографии и артроскопии. В целом все эти факторы приводили к возникновению ошибок при определении типа перелома мыщелков и состояния мягкотканных структур коленного сустава и, как следствие, к выбору нерациональной хирургической тактики.
При использовании традиционной хирургической тактики репозицию мыщелков и костную пластику осуществляли путем широких доступов со вскрытием полости сустава. Для фиксации наиболее часто использовали Т- и L-образные мыщелковые пластины. Коррекцию биомеханической оси конечности осуществляли до исходной величины. Контроль репозиции производили при помощи ЭОПа. После oneрации в течение 4-6 нед сохраняли иммобилизацию поврежденной конечности.
Хорошие ближайшие анатомо-функциональные результаты лечения пострадавших с переломами мыщелков большеберцовой кости были достигнуты лишь у 29 (49,2%) из 57 больных контрольной группы. Основными причинами неудовлетворительных ближайших результатов лечения были стойкие контрактуры коленного сустава (30,5%) после длительной иммобилизации, не устраненная вальгусная или, значительно реже, варусная деформация конечности (8,5%). У 26 (66,7%) из 39 больных контрольной группы были получены отличные и хорошие отдаленные анатомо-функциональные результаты лечения, у 18,0% – удовлетворительные и 5,4% – неудовлетворительные. К прежнему уровню профессиональной деятельности вернулись 89,7% больных.
Значительное число неудовлетворительных отдаленных результатов лечения (15,4%) было обусловлено частым возникновением выраженных деформаций голени (15,4%) и контрактур (33,3%) коленного сустава, а также ранним развитием деформирующего артроза (53,9%). Рентгенологические признаки прогрессирования дегенеративных изменений в коленных суставах были отмечены в 29 наблюдениях (74,4%): на одну степень – в 18 (46,2%), на две степени – в 11 (28,2%). В зависимости от типа перелома, наличия и размеров импрессии суставной поверхности, характера смещения отломков и сопутствующих повреждений менисков и связок рекомендуемая хирургическая тактика имела свои особенности. В частности, при «ровном» откалывании фрагмента мыщелка большеберцовой кости (I тип) под контролем ЭОПа выполняли закрытую репозицию и фиксацию мыщелка винтами с шайбами, которые проводили чрескожно. Репозицию осуществляли при помощи стержней Шанца или шила, вводимых у основания фрагмента поврежденного мыщелка. Для оценки сотояния латерального мениска и гиалинового хряща мыщелков, а также для визуального контроля качества восстановления суставной поверхности при репозиции, если имело место значительное смещение отколовшегося фрагмента мыщелка, применяли артроскопию.
Переломы, сопровождающиеся импрессией суставной поверхности, нуждались в выполнении репозиции из ограниченных доступов длиной до 4 см с эндовидеоскопическим сопровождением. При возникновении изолированной импрессии в переднем, среднем и особенно заднем отделах суставной поверхности без откалывания крупных фрагментов мыщелка восстановление суставной поверхности осуществляли при помощи набойника, проведенного через канал, сформированный в проксимальном метаэпифизе большеберцовой кости. Формирование канала и последующую репозицию производили под контролем ЭОПа и артроскопии. В последующем канал заполняли аутокостью. Если помимо импрессии суставной поверхности происходило откалывание крупного фрагмента мыщелка (II тип), то репозицию выполняли открытым путем, отводя фрагмент мыщелка кнаружи, восстанавливали высоту суставной поверхности и замещали пострепозиционный дефект костным трансплантатом. Во всех случаях при репозиции стремились добиться небольшой гиперкоррекции бедренно-большеберцового и плато-диафизарного углов. Для фиксации импрессионно-оскольчатых переломов II, III и IV типов применяли опорные мыщелковые пластины. Также использовали анатомически предызогнутые пластины с ограниченным контактом и винтами с угловой стабильностью. Остеосинтез опорными мыщелковыми пластинами позволял стабильно фиксировать и удерживать отломки на весь период, необходимый для их консолидации, и давал возможность проведения ранней реабилитации и разработки движений в суставе. После репозиции отломков у 46 больных (70,8%) имело место образование дефекта костной ткани, который потребовал пластического замещения. Во всех случаях была применена свободная костная пластика. Для ее осуществления использовали аутотрансплантаты из крыла подвздошной кости (37 больных, 56,9%) и аллотрансплантаты (9 больных, 13,8%).
Внутренний остеосинтез переломов мыщелков большеберцовой кости в основной группе был выполнен с использованием различных конструкций (табл. 1).
Таблица 1
Распределение пострадавших в зависимости от типа перелома и метода стабилизации мыщелков большеберцовой кости
| Способ стабилизации отломков | Тип перелома по J. Schatzker (n = 65) | Всего | |||||||||||||
| I | II | III | IV | V | VI | ||||||||||
| абс. чи-сло | % | абс. чи-сло | % | абс. чи-сло | % | абс. чи-сло | % | абс. чи-сло | % | абс. чи-сло | % | абс. чи-сло | % | ||
| Кон-сер-ва-тив-ные | Гип-совая по-вязка | 2 | зд | - | - | 1 | 1,5 | 2 | 3,1 | - | - | - | - | 5 | 7,7 |
| Ске-лет-ное вытя-же-ние с по-сле-дую-щим вы-пол-не-нием гип-со-вой им-мо-били-за-ции | 2 | 3,1 | - | - | - | - | - | - | - | - | - | - | 2 | ЗД | |
| Вну-трен-няя фик-са-ция от-лом-ков | L- и Т- об-раз-ная мы-щел-ковая пла-стина | - | - | 6 | 9,2 | 4 | 6,2 | 5 | 7,7 | - | - | 2 | 3,1 | 17 | 26,2 |
| Опор-ная мы-щел-ковая пла-стина с угло-вой ста-биль-но-стью вин-тов | - | - | 11 | 16,9 | 2 | 3,1 | 3 | 4,6 | - | - | 6 | 9,2 | 22 | 33,9 | |
| Две пла-стины | - | -. | - | - | - | - | - | 1 | 1,5 | - | - | 1 | 1,5 | ||
| Винты | 13,8 | - | - | - | - | - | - | - | - | - | - | 9 | 13,8 | ||
| Пла-стина и винты | - | - | 6 | 9,2 | - | - | - | - | 1 | 1,5 | 2 | ЗД | 9 | 13,8 | |
| Итого | 13 | 20,0 | 23 | 35,4 | 7 | 10,8 | 10 | 15,4 | 2 | ЗД | 10 | 15,4 | 65 | 100 | |
В послеоперационном периоде иммобилизацию сохраняли до снятия швов, а затем начинали разработку движений в суставе. Осевую нагрузку разрешали через 4,5-5 мес после операции.
Предложенные дифференцированные подходы к выбору способа репозиции и метода фиксации при переломах мыщелков большеберцовой кости демонстрирует следующее клиническое наблюдение.
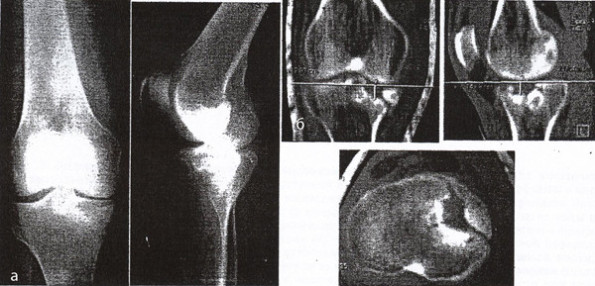
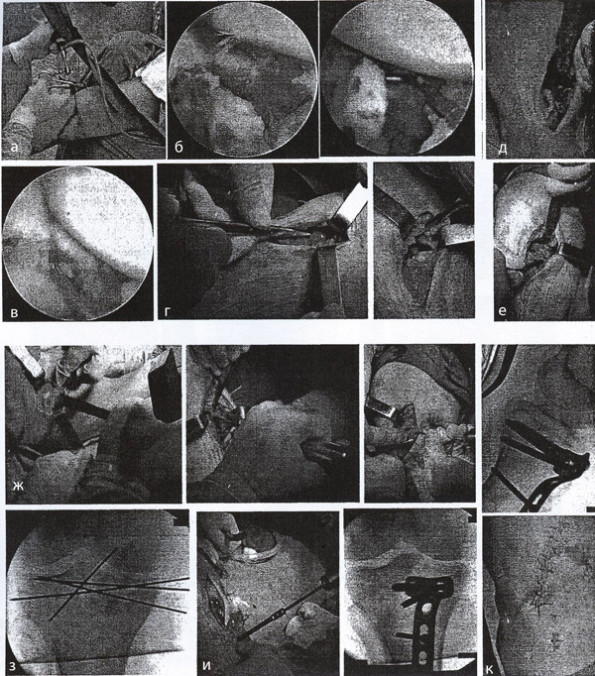
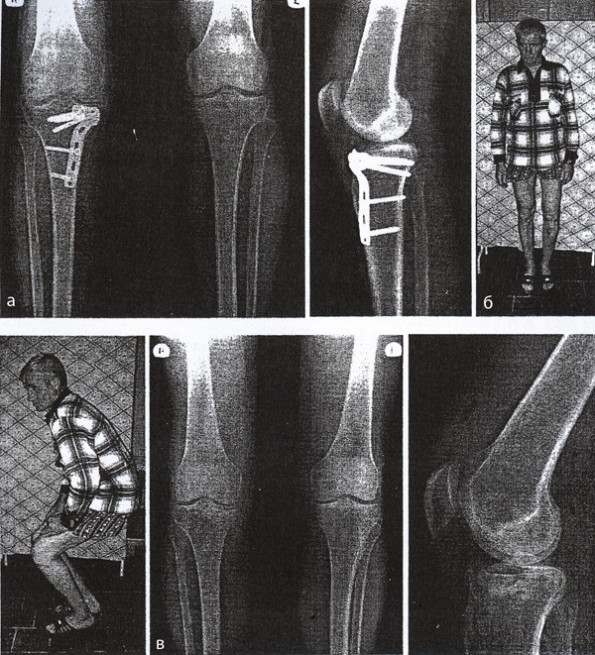
Пострадавший С, 48 лет, в результате падения на правую нижнюю конечность чугунной печки получил закрытый внутрисуставной импрессионно-оскольчатый перелом внутреннего мыщелка большеберцовой кости со смещением отломков. По данным результатов КТ-исследования, перелом относится ко II типу по классификации J. Schatzker. На 5-е сутки после поступления первым этапом выполнена артроскопия, выявлен поперечный разрыв медиального мениска и выполнена его частичная резекция. Учитывая большие размеры импрессии суставной поверхности и значительное смещение отделившегося фрагмента внутреннего мыщелка, были выполнены миниартротомия, открытая репозиция, костная аутопластика и остеосинтез внутреннего мыщелка правой большеберцовой кости опорной мыщелковой пластиной. При репозиции была достигнута гиперкоррекция вальгусного отклонения голени на 1 градус (Δα = 1º, Δβ = 1º) по сравнению со здоровой стороной. Начато раннее реабилитационное лечение. Выписан на 16 сутки после операции. Движения в коленном суставе разрешены с момента выписки из клиники, дозированная осевая нагрузка – через 4,5 месяца. При осмотре через 4 мес жалоб не предъявляет, функция правой нижней конечности восстановлена полностью. Через 2 года фиксатор удален. Через 3 года жалоб нет. На рентгенограммах отмечено уменьшение вальгусной деформации голени до нормальной величины (Δα = 0°, Δβ = 0°), рентгенологических признаков выраженного деформирующего артроза не выявлено (рис. 1).
Рис. 1. Рентгенограммы (а) и компьютерные томограммы (б) правого коленного сустава пострадавшего С. до операции. Внутрисуставной импрессионно-оскольчатый перелом внутреннего мыщелка правой большеберцовой кости со смещением отломков II типа
В результате проведенного сравнительного анализа ближайших и отдаленных анатомо-функциональных результатов лечения больных с переломами мыщелков большеберцовой кости было установлено, что эффективность лечения пострадавших была выше при применении предложенной хирургической тактики по сравнению с применением традиционных методик (табл. 2, 3). Хорошие ближайшие результаты лечения были достигнуты более чем у 75% больных, что выше, чем аналогичный показатель в группе сравнения (50,8%). Формирование стойких контрактур коленного сустава отмечали реже – в 15,4% наблюдений, чем при применении традиционной хирургической тактики (31,6%). Стойкие контрактуры возникали после длительной иммобилизации при консервативном лечении и после тяжелых импрессионно-оскольчатых переломов мыщелков. Все неудовлетворительные ближайшие результаты лечения были получены у больных с тяжелыми переломами мыщелков большеберцовой кости V и VI типов, а также II типа со значительным смещением отломков и значительной зоной импрессии суставной поверхности.
Таблица 2
Распределение пострадавших в зависимости от типа перелома мыщелков большеберцовой кости ш отдаленных результатов лечения (по шкале J. Lysholm, n= 49)
| Результат | Основная группа (n =49) | Контрольная группа (n =39) | ||
| абс. число | % | абс. число | % | |
| Отличный | 24 | 49,0 | 16 | 41,0 |
| Хороший | 15 | 30,6 | 10 | 25,6 |
| Удовлетворительный | 7 | 14,3 | 7 | 18,0 |
| Неудовлетворительный | 3 | 6,1 | 6 | 15,4 |
| Итого | 49 | 100,0 | 39 | 100,0 |
Таблица 3
Распределение пострадавших в зависимости от типа перелома мыщелков большеберцовой кости и отдаленных результатов лечения (по шкале IKDC, n= 49)
| Результат | Основная группа (n=49) | Контрольная группа (n=39) | ||
| абс. число | % | абс. число | % | |
| «Норма» | 19 | 38,8 | 11 | 28,2 |
| «Близко к норме» | 18 | 36,7 | 7 | 18,0 |
| «Значительные изменения» | 10 | 20,4 | 17 | 43,5 |
| «Выраженная патология» | 2 * | 4,1 | 4 | 10,3 |
| Итого | 49 | 100,0 | 39 | 100,0 |
Рис. 2. Эндоскопический этап операции: расположение камеры и артроскопических инструментов (а), визуальная оценка размеров импрессии суставной поверхности, обнаружение свободного костно-хрящевого фрагмента в полости сустава (б), выявление поперечного разрыва внутреннего мениска и его парциальная резекция (в). Открытый этап операции: миниартротомия и открытие зоны перелома (г), мобилизация при помощи долота отделившегося в результате перелома крупного фрагмента внутреннего мыщелка и отведение его в сторону (д), устранение импрессии суставной поверхности мыщелка при помощи элеватора (е), забор аутотрансплантата из крыла подвздошной кости, его помещение в область пострепозиционного дефекта во внутреннем мыщелке и провизорная фиксация; спицами (ж), рентген-контроль правильности восстановления суставной поверхности при помощи : ЭОПа (з); остеосинтез Т-образной мыщелковой пластиной с введением дистальных винтов через проколы кожи и рентген-контроль правильности положения фиксатора (и), внешний вид послеоперационного шва (к)
Рис. 3. Рентгенограммы обоих коленных суставов (а) и их функция (б) через 5 мес. после травмы: сращение перелома и сохранение достигнутой при репозиции вальгусной гиперкоррекции (Δα = 1º, Δβ = 1º). Через 3 года после травмы: уменьшение вальгусной деформации голени до нормальной величины (Δα = 0º, Δβ = 0º) и отсутствие рентгенологических признаков выраженного прогрессирования деформирующего артроза (в)
Отдаленные анатомо-функциональные результаты лечения были оценены как отличные и хорошие в 39 (79,6%) наблюдениях, как удовлетворительные – в 7 (14,3%), а как неудовлетворительные – в 3 (6,1%). К прежнему уровню профессиональной деятельности вернулись более 94,0% больных. Средние сроки возвращения пациентов основной группы к прежнему уровню бытовой и профессиональной активности не превышали 3,5–4 месяцев.
Выводы
- Анализ анатомо-функциональных результатов лечения больных с переломами мыщелков большеберцовой кости при применении традиционных методов лечения свидетельствует о значительной частоте неудовлетворительных исходов (15,4%). Так, выраженные деформации конечностей были отмечены у 15,4% больных, контрактуры коленного сустава – у 33,3%, прогрессирующий деформирующий артроз в отдаленном периоде – у 53,9%.
- Основными причинами неудовлетворительных исходов у данной категории больных были недооценка роли высокоинформативных методов диагностики и артроскопии, недостаточная степень коррекции биомеханической оси конечности при репозиции и высокая травматичность оперативных вмешательств.
- При откалывающих переломах I типа репозицию и фиксацию мыщелка винтами целесообразно выполнять чрескожно с дополнительным артроскопическим контролем; при переломах с изолированной импрессией суставной поверхности (III и IV тип) возможно выполнение репозиции из ограниченного доступа без вскрытия полости коленного сустава с эндовидеоскопическим сопровождением; при импрессионно-откалывающих переломах мыщелков II типа, а также при тяжелых повреждениях V и VI типов пострепозиционные дефекты во всех случаях требуют костно-пластического замещения; для фиксации отломков костей при переломах II–VI типов предпочтение следует отдавать опорным мыщелковым пластинам с угловой стабильностью винтов.
Литература
- Акрамов И. Ш. Принципы медицинской реабилитации больных с внутрисуставными переломами коленного сустава / И. Ш. Акрамов, С. X. Ибрагимов, В. Р. Ахрамов, П. Халимов // Новые технологии в медицине: тезисы науч.-практ. конф. – Курган, 2000. – С. 6-7.
- Воронкевич И. А Особенности фиксации переломов мыщелков большеберцовой кости / И. А. Воронкевич, В. И. Кулик//Актуальные проблемы травматологии и ортопедии: мат-лы науч. конф. – Нижний Новгород, 2001. – Ч. 1. – С. 149-150.
- Воронкевич И. А. Переломы проксимального эпифиза большеберцовой кости и технические возможности современного погружного остеосинтеза / И. А. Воронкевич // Травматология и ортопедия России. – 2004. – № 1. – С. 68-74.
- Воронкевич И. А Вильчатая пластика для остеосинтеза эпиметафизарных переломов / И. А. Воронкевич, А. И. Утехин //Травматология и ортопедия России. – 2004. – № 1. – С. 52–54.
- Воронкевич И. Р. Внутрисуставные повреждения коленного сустава (переломы мыщелков, разрывы связок и менисков): автореф. дис.... д-ра мед. наук / И. Р. Воронкевич. – Минск, 1968. – 21 с.
- Городниченко А. И. Лечение около- и внутрисуставных переломов коленного сустава аппаратом А. И. Городниченко / А. И. Городниченко, Ф. А. Теймурханхлы // Новые технологии в медицине: тезисы науч.-практ. конф. – Курган, 2000. – С. 62-63.
- Кузина И. Р. Роль магнитно-резонансной томографии в выявлении «скрытых» внутрисуставных переломов коленного сустава / И. Р. Кузина // // Новые технологии в медицине: тезисы науч.-практ. конф. – Курган, 2000. – С. 151-153.
- Кузнецов И. А. Оперативное лечение компрессионно-оскольчатых переломов мыщелков большеберцовой кости / И. А. Кузнецов // Внутренний остеосинтез. Проблемы и перспективы развития: тезисы науч.-практ. конф. – СПб., 1995. – С. 34–36.
- Кузнецов И. А. Остеосинтез с костной аутопластикой при центральных компрессионных переломах мыщелков большеберцовой кости / И. А. Кузнецов, Н. Н. Волоховский // Современные методы лечения и протезирования при заболеваниях и повреждениях опорно-двигательной системы: мат-лы международного конгресса.– СПб., 1996. – С. 134-135.
- Кузнецов И. А. Совершенствование методов лечения повреждений коленного сустава с применением эндоскопической техники: автореф. дис. ... д-ра мед. наук / А. А. Карданов. – СПб., 1998. – 25 с.
- Ballmer F. Т. Treatment of tibial plateau fractures with small fragment internal fixation: a preliminary report / F. T Ballmer, R. Hertel, H. P. N tzli // J. Orhop. Trauma. – 2000. – Vol. 14. – P. 467.
- Barei D. P. Complications associated with internal fixation of high-energy bicondylar tibial plateau fractures utilizing a two-incision technique / D. P. Barei, S. E. Nork, W. J. Mills // J. Orhop. Trauma. – 2004. – Vol. 18.-P. 649.
- Barei D. P. Functional outcomes of severe bicondylar tibial plateau fractures treated with dual incisions and medial and lateral plates / D. P. Barei, S. E. Nork, W. J. Mills // J. Bone Joint Surg. -2006.-Vol. 88A.-P.1713.
- Cole P. Less invasive stabihzation systems (LISS) for fractures of the proximal tibia: indications, surgical technique and preliminary results of the UMC clinical trial / P. A. Cole, M. Zlowodzki, P. J. Kregor // Injury. Int. J. Care. Injured. – Vol. 34-S. – P. 16.
- Cole P. Treatment of proximal tibia fractures using the LISS / P. Cole, M. Zlodwodzki, P. Kregor // J. Orhop. Trauma. – 2004. – Vol. 18, № 8. -P. 528-535.
- EgolK. A. Treatment of complex tibial plateau fractures using the less invasive stabilization system plate: clinical experience and a laboratory comparison with double plating / K. A. Egol, E. Su, N. C. Tejwani // J. Trauma. – 2004. – Vol. 57. – P. 340.
- Egol K. A. Staged management of high-energy proximal tibia fractures (OTA types 41): the results of a prospective, standardized protocol / K. A. Egol, N. C. Tejwani, E. L. Capla // J. Orhop. Trauma. – 2005.-Vol. 19.-P. 448.
- French B. High-energy tibial shaft fractures / B. French, P. Tornetta // Orthop. Clin. North Am. -2002.-Vol. 33.-P. 211.
- Ohdera T. Arthroscopic management of tibial plateau fractures"comparison with open reduction method / T. Ohdera, M. Tokunaga, S. Hiroshima // Arch. Orthop. Trauma Surg. – 2003. – Vol. 123, №9.-P. 489-493.
- Boerdink W.H. Arthroscopically assisted osteosynthesis of tibial plateau fractures in patients older than 55 years / W. H. Roerdink, J. Oskam, P. AVierhout // Arthroscopy. – 2001. – Vol. 17, № 8. – P. 826-831.
- Schatzker J. The tibial plateau fracture: the Toronto experience 1968-1975 / J. Schatzker, R. McB-room, D. Bruce // Clin. Orthop. – 1979. – Vol. 138. -P. 94-99.
- Schatzker J. Comperssion in the surgical treatment of fractures of the tibia / J. Schatzker // Clin. Orthop. – 1974. – Vol. 105. – P. 220.
- Schatzker J. The Rationale of Operative Fracture Care / J. Schatzker, M. Tile. – Berlin: Springer-Verlag, 1987.-P. 279-295.
- YacoubianS. V. Impact ofMRI on treatment plan and fracture classification of tibial plateau fractures / S. V. Yacoubian, R. T. Nevins, J. G. Sallis // J. Orthop. Trauma. – 2002. – Vol. 16, № 9. – P. 632-637.



Нога в гипсе, врачи сказали на 2 месяца минимум. Скажите, вощможно ли оперативное лечение с благоприятным прогнозом.